目の病気について
〇 眼瞼下垂症、眼瞼皮膚弛緩症
いずれもまぶたが下がったようになる病気です。眼瞼下垂症はまぶたを持ち上げる筋肉が弱くなり、下がったようになる病気で、眼瞼皮膚弛緩症はまぶたの部分の皮膚がたるみ、下がったようになる病気です。いずれも根治治療としては手術が適応となります。
〇 屈折異常
近視、遠視、乱視などのことをまとめて屈折異常といいます。近視は手元にはピントが合いやすいが遠くが見えにくい状態で、遠視は遠くにはピントが合いやすいが手元が見えにくい状態のことをいいます。いずれも眼鏡やコンタクトレンズでの矯正が治療の主体となります。目はまん丸い組織ではなく、若干歪んでいる球形をしています。それにより縦で入ってくる光と横で入ってくる光に微妙な差がでます。これを乱視といい、その差が大きいとものがにじんだリ、二重に見えやすかったりします。これも治療の主体は眼鏡やコンタクトレンズでの矯正となります。
〇 結膜下出血(→写真はこちら 注:目の写真のアップが写ります。目の写真が苦手な方は閲覧をお控え下さい)
突然白目の部分が真っ赤になる病気です。基本的に違和感はありますが痛みなどはなく、鏡をみたり、他の人から指摘されて気づく方が多いです。高血圧や血圧の変化などで起こることが多く、内科的な管理が必要となることもあります。痛みや見えにくくなるといった、別の症状がある場合は他の病気の可能性がありますので自己判断には注意が必要です。
〇 結膜炎(→写真はこちら 注:目の写真のアップが写ります。目の写真が苦手な方は閲覧をお控え下さい)
目にばい菌が入った状態です。涙、目やにが多量に出たり、異物感や痛みを感じたりすることが多いです。基本的には点眼が主な治療となりますが、状態により飲み薬や点滴が必要なこともあります。また、自覚症状が改善したからといって点眼をやめてしまうと再発することもあります。適切な治療を受けるようにしましょう。
〇 ドライアイ(→写真はこちら 注:目の写真のアップが写ります。目の写真が苦手な方は閲覧をお控え下さい)
いわゆる『かわき目』のことです。涙の出が悪い、涙は出てもすぐ流れたり蒸発したりしてしまう、など様々な原因はありますが、しっかりとした治療で改善することが多いです。まずは点眼から治療を開始することが多いですが、ドライアイは慢性の病気ですので点眼を中止すると症状が再発しやすくなります。根気よく治療を継続することが重要です。
〇 角膜びらん(→写真はこちら 注:目の写真のアップが写ります。目の写真が苦手な方は閲覧をお控え下さい)
外傷の際などは角膜がめくれるような状態になることがあります。これを角膜びらんといい、この状態になると目が開けられないような痛みが生じます。治療により改善しますが、放置すると再発を繰り返すものもありますので注意が必要です。
〇 眼精疲労
いわゆる『疲れ目』のことです。最近はパソコンやスマートフォンなど、デジタルのものがよく見られるようになり、それとともにドライアイや眼精疲労の患者さんが増えています。点眼による治療をおこないますが、やはり根本的な治療として目を休めたり、使い過ぎないようにすることが必要です。目を温める方法(温あん法)も効果的ですので、お悩みの方は眼科でご相談ください。
〇 VDT症候群
長時間のデジタルデバイス(パソコンやスマートフォンなど)の作業などにより目の症状だけでなく、肩こり、首の痛みや手のしびれなど、他の部分にも異常が出る状態です。厚生労働省のガイドラインでは連続した作業時間が60分を越えないようにし、作業と作業のあいだは10~15分の作業休止時間と1~2分の休憩を挟むように推奨しています。目の治療のみならず、整形外科などの治療も必要になってきますので、あまり目などの無理をさせすぎないようにすることが重要です。
〇 白内障(→写真はこちら 注:目の写真のアップが写ります。目の写真が苦手な方は閲覧をお控え下さい)
水晶体というレンズの形をした組織が濁ってくる状態です。ある程度の年齢になると誰でも出てくるような状態です(80歳以上の方では100%起こっています)が、アトピー性皮膚炎の方や、内科疾患などでステロイドという薬を使用している方では若い方でも生じることがあります。
見えにくい、かすむ、まぶしい、二重に見えるなど、症状は人によりさまざまです。見え方に問題なく、日常生活に支障を来たしていないようでしたら経過観察でいいことも多いですが、不自由を感じるようであれば手術加療が必要となります。また、白内障の進行とともに水晶体が前に移動、もしくは膨らんでくることもあります。その場合には眼圧の上昇、ひいては緑内障を引き起こす場合があるため、症状が軽度でも手術をお勧めする場合があります。
〇 緑内障
 目の奥には視神経という神経があり、目が受け取った情報を脳に伝える役目をしています。何らかの原因でこの視神経がダメージを受け、視野が障害される病気を緑内障といいます。40歳以上の方の約5%が緑内障にかかっているといわれています。開放隅角緑内障、閉塞隅角緑内障、正常眼圧緑内障、続発緑内障、血管新生緑内障などのタイプがありますが、正常眼圧緑内障以外は眼圧が上昇することで視神経がダメージを受けてしまいます。近年、この正常眼圧緑内障がかなり割合として多いことが分かりました。正常眼圧緑内障は眼圧は正常ですが、もともと視神経が弱く、低い眼圧でもダメージを受けてしまう病気です。そのため、その人にとってどれくらいの眼圧で管理するのがいいか、見極めるのが重要となります。目の中には房水という水が絶えず流れています。この水の流れが悪くなり、滞ると眼圧が上昇します。そのため、何らかの方法で房水の流れを良くし、眼圧を下げるのが治療となります。眼圧を下げるのが緑内障治療の今のところの唯一の治療となっておりますが、これは正常眼圧緑内障にも当てはまります。治療の方法は人により異なりますので、主治医としっかりとご相談ください。
目の奥には視神経という神経があり、目が受け取った情報を脳に伝える役目をしています。何らかの原因でこの視神経がダメージを受け、視野が障害される病気を緑内障といいます。40歳以上の方の約5%が緑内障にかかっているといわれています。開放隅角緑内障、閉塞隅角緑内障、正常眼圧緑内障、続発緑内障、血管新生緑内障などのタイプがありますが、正常眼圧緑内障以外は眼圧が上昇することで視神経がダメージを受けてしまいます。近年、この正常眼圧緑内障がかなり割合として多いことが分かりました。正常眼圧緑内障は眼圧は正常ですが、もともと視神経が弱く、低い眼圧でもダメージを受けてしまう病気です。そのため、その人にとってどれくらいの眼圧で管理するのがいいか、見極めるのが重要となります。目の中には房水という水が絶えず流れています。この水の流れが悪くなり、滞ると眼圧が上昇します。そのため、何らかの方法で房水の流れを良くし、眼圧を下げるのが治療となります。眼圧を下げるのが緑内障治療の今のところの唯一の治療となっておりますが、これは正常眼圧緑内障にも当てはまります。治療の方法は人により異なりますので、主治医としっかりとご相談ください。
〇 急性緑内障発作(→写真はこちら 注:目の写真のアップが写ります。目の写真が苦手な方は閲覧をお控え下さい)
房水の流れが急にせき止められるような状態になると、急激に眼圧が上昇し、それに伴い視力低下、痛み、嘔気、頭痛などの症状が現れることがあります。治療のタイミングを逃すようなことがあると失明する可能性があるため、早急な治療が必要です。治療には点眼、点滴、レーザー治療などを行いますが、根治的には手術が必要です。
〇 ぶどう膜炎(→写真はこちら 注:目の写真のアップが写ります。目の写真が苦手な方は閲覧をお控え下さい)
目を球状に維持するための膜(白目のさらに内側の膜)である強膜や、その内側にある脈絡膜を合わせてぶどう膜といいます。この部分に何らかのきっかけで炎症が起こることをぶどう膜炎といいます。充血や痛み、視力低下や飛蚊症などが症状として出てくることが多いです。特に原因がないことも多いですが、内科的な病気(膠原病、サルコイドーシス、ベーチェット病など)や感染などにより起こるため、目だけでなく全身の治療が必要となることもあります。
〇 黄斑浮腫
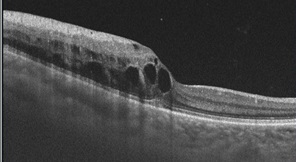 ものを見る中心部分を黄斑部といい、網膜のなかでも中心に位置しています。この部分に浮腫(むくみ)が起こることを黄斑浮腫といいます。中心部分がダメージを受けるため、真ん中が見えにくい、暗い、歪むなどといった症状を示します。後述する網膜静脈閉塞症、糖尿病網膜症、加齢黄斑変性症など、原因はさまざまですが、それぞれの病気に合わせて治療をおこないます。
ものを見る中心部分を黄斑部といい、網膜のなかでも中心に位置しています。この部分に浮腫(むくみ)が起こることを黄斑浮腫といいます。中心部分がダメージを受けるため、真ん中が見えにくい、暗い、歪むなどといった症状を示します。後述する網膜静脈閉塞症、糖尿病網膜症、加齢黄斑変性症など、原因はさまざまですが、それぞれの病気に合わせて治療をおこないます。
〇 黄斑上膜(→写真はこちら)
黄斑部に膜が張ったような状態になることをいいます。基本的には年齢的な変化で生じます。歪みなどの症状が生じるようであれば手術による治療を行いますが、とくに不自由がないようであれば悪化しないか経過をみていくこともあります。
〇 網膜静脈閉塞症(→写真はこちら)
人の体には血管が張り巡らされていて、心臓から出る動脈と、心臓へ向かう静脈があることはご存知の方も多いかと思います。網膜にも動脈、静脈があり、網膜の静脈が詰まることを網膜静脈閉塞症といいます。心臓から出て網膜に入ってくる動脈、網膜から心臓へ出ていく静脈はともに視神経の近くを通って目の外に繋がっています。そのため、視神経付近が目の血管における根元となりますが、この部分の静脈が詰まることを網膜中心静脈閉塞症といい、その手前の網膜で部分的に詰まってしまうことを網膜静脈分枝閉塞症といいます。血管が詰まると網膜に出血が生じます。網膜は神経線維でできているため、この線維に沿って出血が起こるので、はけではいたような形の出血となります。この出血が網膜中心静脈閉塞症では全体的に、網膜静脈分枝閉塞症では部分的に起こるため、網膜中心静脈閉塞症では全体的に見えにくくなり、網膜静脈分枝閉塞症では部分的に見えにくくなるといった症状が起こります。前述の黄斑浮腫も生じやすく、治療が必要となります。出血自体は時間とともに自然吸収されることが多いですが、黄斑浮腫は残存することが多く、抗VEGF薬の硝子体注射やレーザー治療などがおこなわれます。
〇 網膜動脈閉塞症(→写真はこちら)
網膜の血管で動脈のほうが詰まってしまう病気です。網膜静脈閉塞症と同様、網膜中心動脈閉塞症と網膜動脈分枝閉塞症に分類されます。動脈閉塞の場合、急激に網膜を栄養する血流が無くなってしまうため、突然真っ暗になる、かすむなどといった症状を来たします。網膜の栄養が長く不足すればするほど治りにくくなってしまうため、緊急の治療が必要となりますが、起こってしまうと改善することは少ない、恐ろしい病気です。
〇 糖尿病網膜症(→写真はこちら)
糖尿病は全身の病気で、全身の血管がもろくなってしまいますが、網膜の血管ももろくなってしまいます。それに伴い、網膜の血流が低下し、色々な部分で出血が起こったり、黄斑浮腫が起こったりします。進行度合いに合わせて単純糖尿病網膜症、増殖前糖尿病網膜症、増殖糖尿病網膜症という3つのステージに分類されます。目に関してはその度合いに合わせた治療がおこなわれますが、根本的には糖尿病の改善が必要となりますので、内科と連携して治療していきます。
〇 加齢黄斑変性症
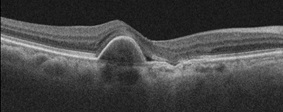
年齢の変化とともに黄斑部にダメージが蓄積され、黄斑部が傷んでくる病気です。この場合も中心の見えにくさやゆがみなどが自覚症状として出ることが多いです。最近では治療には抗VEGF薬の硝子体注射が主におこなわれますが、根治は難しく、悪化しないように維持していくのを目標に治療をおこないます。
〇 中心性漿液性脈絡網膜症(→写真はこちら)
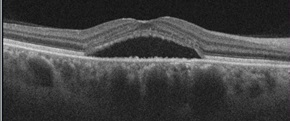 比較的若い方に起こりやすい、黄斑部の異常です。黄斑部に水が溜まることにより中心部の違和感や色調の変化、ゆがみなどの症状を起こします。原因ははっきりとは分かっていませんが、ストレスとの関連が指摘されています。自然に改善することも多いですが、再発も多く、必要に応じた治療をおこないます。
比較的若い方に起こりやすい、黄斑部の異常です。黄斑部に水が溜まることにより中心部の違和感や色調の変化、ゆがみなどの症状を起こします。原因ははっきりとは分かっていませんが、ストレスとの関連が指摘されています。自然に改善することも多いですが、再発も多く、必要に応じた治療をおこないます。
〇 網膜裂孔、網膜剥離(→写真はこちら)
外傷を除くと基本的には年齢的な変化が原因となる病気です。目の中の大部分を占めるスペースには硝子体というゲル状の物質があります。この硝子体は年齢とともに前に向かって収縮してくる性質があり、この際に収縮する力が接している網膜に働いたときに網膜を牽引し、網膜に裂け目(網膜裂孔)を生じることがあります。網膜裂孔の状態であればその周りにレーザー治療を行うことで進行をある程度予防できますが、治療のタイミングを逃すと網膜剥離に移行します。その場合は手術による治療が必要となります。網膜裂孔ができる際には糸くずのようなものが多量にみえる(飛蚊症)といった症状を生じることが多いため、飛蚊症の悪化などがあれば眼底検査をお勧めします。
〇 硝子体出血(→写真はこちら)
網膜などから出血が生じ、量が多量になると硝子体が出血により混濁する硝子体出血となります。出血の原因には網膜静脈閉塞症、糖尿病網膜症、網膜裂孔などいろいろあります。出血が少量の際は飛蚊症として自覚されますが、出血量が多いとぼやけてみえるようになります。様子を見ることで改善するものもありますが、網膜剥離などがあれば早急な治療が必要となります。